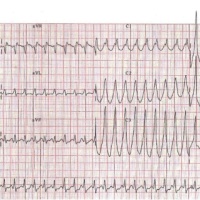
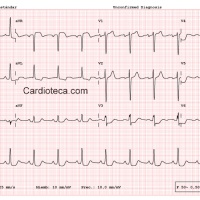
Varón de 50 años acude a las 12:05 por dolor torácico. Se realiza ECG (1): RS a 81x´, elevación de ST en cara anterolateral: V1->V5, I y aVL, con descenso de ST en cara inferior (II, III y aVF). = SCACEST.
Antecedentes personales: Fumador de 10 cigarros/día. Consumo ocasional de MDMA.
Enfermedad actual: refiere dolor centrotorácico opresivo acompañado de sudoración que ha comenzado a las 10:30, cuando se ha levantado. Refiere haber consumido ayer noche MDMA esnifada.
Exploración general: PA 100/70 mmHg. Fc 91 lpm. Tª 36ºC. SatO2 99%. Se muestra inquieto y desasosegado, consciente y orientado, sudoración profusa, eupneico. No IY. AC: rítmica sin soplos. AP: normal. Resto anodino.
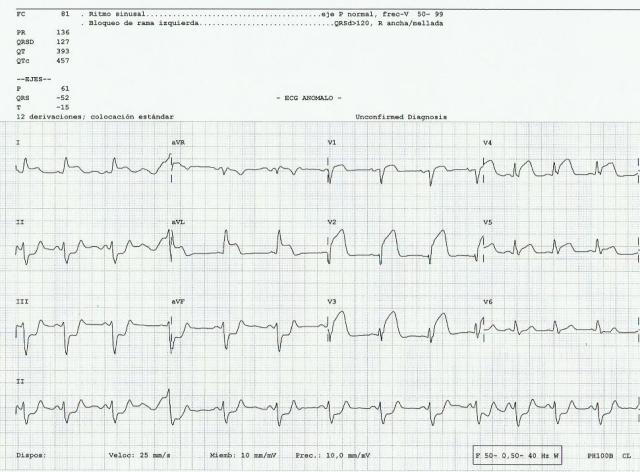
Pruebas complementarios: se repite ECG (2):
Analítica: TnT 30 / CK 282 / Glucosa 134/ Sin otras alteraciones significativas.
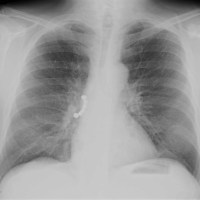
Rx Tórax: normal.
Tratamiento recibido en urgencias:
– AAS 250 mg + Clopidogrel 600 mg oral
-12:30 ->FIBRINOLISIS: Enoxaparina 30mg IV + TNK 9000 UI + Enoxaparina 80 mg sc.
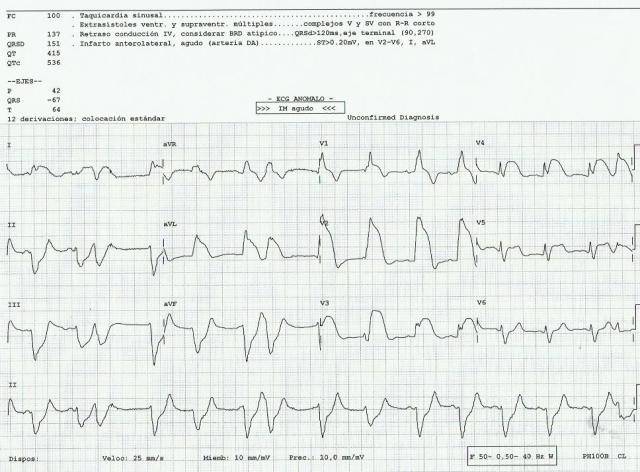
– Suero Fisiológico 1.000 cc por hipotensión (PA: 88/55, Fc 120, SatO2 93). ECG 3:
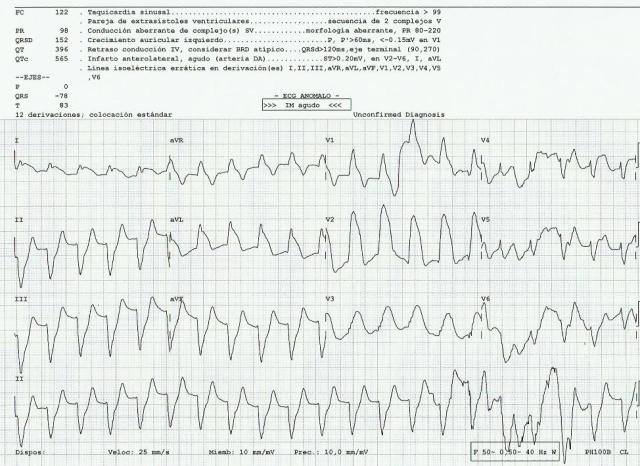
A las 12:45 (al cabo de 15 minutos de la fibrinolisis): perdida de conciencia con Fibrilación Ventricular en el monitor -> desfibrilación con 200 Julios de energía bifásica salta a ritmo sinusal. ECG (4):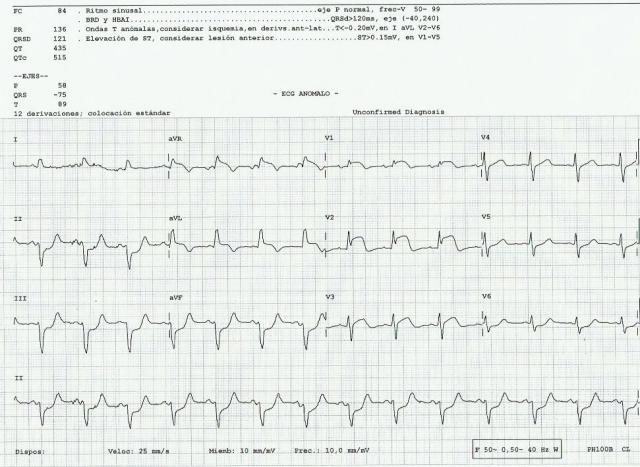
Posteriormente se mantiene estable. Traslado a Intensivos, CMI-HDonostia. Se realiza coronariografia: aquinesia anterolateral y apical del VI. Ateromatosis coronaria NO significativa. FEVI 46%. Se repite analítica Troponina T 13250 / ProBNP 1250.
Comentario: estos días comentábamos entre nosotros la indicación de Fibrinolisis en el SCACEST. Primero debemos respetar su definición: elevación de ST en DOS o más derivaciones conjuntas, mayor o igual a 2 mm en derivaciones precordiales (1.5 mm en caso de mujeres) ; mayor o igual a 1 mm en derivaciones de miembros. OK! en este caso el ST está sobrao. Llama la atención la ausencia de ateromatosis significativa. El infarto agudo de miocardio es la expresión de oclusión de flujo coronario. Una placa de ateroma vulnerable se rompe, acuden las plaquetas y forman un trombo que tapona el flujo.
En este caso NO HAY TROMBO, ni placa!!!… Con las anfetaminas, el éxtasis MDMA, la cocaína… se puede producir una vasoconstricción coronaria con compromiso del territorio correspondiente. ANGINA VASOESPÁSTICA = dolor coronario + ST elevado de forma transitoria (segundos, minutos)… En general, su duración no suele ser tan larga como el caso que aquí se comenta.
Otra posibilidad es que el trombo se hubiera lisado con la fibrinólisis… La aquinesia anterolateral y apical del VI observada en la coronariografía sugiere afectación del territorio de la coronaria izquierda. IAM EST ANTEROLATERAL
.
* En estos casos está indicada la fibrinolisis ???. No lo sé seguro pero pienso que NO.
-> Leer los artículos Anfetamina e Infarto de miocardio, Corazón y drogas (pag 56-58)
Las DROGAS de SÍNTESIS (anfetaminas y derivados) ocupan el tercer puesto en el ranking de consumo de drogas ilegales, detrás del Cannabis y la Cocaína, (el alcohol y el tabaco, son legales). Se presentan habitualmente en forma de comprimidos con colores, imágenes o logotipos llamativos y se las denomina vulgarmente «pastillas»; también en líquido; y como polvo: blanco, cristalino que se consume por vía nasal (esnifada). Su costo es relativamente bajo. Producen autoconfianza, estado de alerta, aumento de la resistencia, mejor rendimiento físico, éxtasis sexual ?… Maravilla !…En el reverso: taquicardia, vasoconstricción, crisis hipertensiva, psicosis, convulsiones, ictus, hemorragia subaracnoidea, arritmias, IAM,……. muerte súbita-> nuestro paciente estuvo muy cerca.
– MDMA, éxtasis, Adam: 3,4-MetilenDioxiMetilAnfetamina, es una de las más utilizadas; MDA, droga del amor, armonia, semillas para amar: 3,4-MetilenDioxiAnfetamina, contenida en el alcanfor y nuez moscada. MDEA o MDE, Eva: 3,4-MetilenDioxiEtilAnfetamina; y DOM, SPT: 2,5-DimetOxi-4-Metilanfetamina, de alto poder adictógeno.






Yo también pienso que no, porque en este caso la razón de la disminución del flujo coronario es el vasoespasmo producido por el MDMA, no una placa de ateroma, por lo que la fibrinolisis supongo que será siempre inefectiva.
Pero ante un paciente con SCACEST y con el protocolo en la mano diciendo que lo indicado es la fibrinolisis y no teniendo la seguridad de que el paciente no tiene placa supongo que todos acabaríamos fibrinolisando y la decisión estaría bien tomada.
Kaixo Josu!!
El domingo tuve la suerte de estar de guardia y de entrar con Iruntze a la susperketa y de vivirlo en directo!!! El ECG era precioso (super elevación del ST en cara anterolareral) y la fibrilación ventricular que hizo unos minutos después de la fibrinolisis (cuando el paciente se encontraba practicamente sin dolor y con mucho mejor aspecto que cuando llegó) con su correspondiente chispazo a 200J (tal y como me lo explicaste en la guardia del viernes) fue muy emocionante para mí (nunca lo había visto en directo….). Fueron momentos de tensión pero parece ser que el paciente está estable en HUD, me alegro.
No sé si hay alguna contraindicación o no para fibrinolisar a un paciente que ha tomado MDMA esfinado horas antes, pero según nuestro protocolo, al llevar menos de 2 horas de dolor y ante la elevación del ST y no tener en principio ninguna contraindicación para la fibrinolisis, se supone que es éso lo que hay que hacer.
No lo he consultado en las guías MBE, cuando lo miré te daré la respuesta final!
Reblogueó esto en Médico Personal.
Hola josu!
Respecto a los mecanismos que se han propuesto para la producción de los iam en pacientes que consumen cocaina (no de extasis) he leido que además del vasoespasmo, existe un aumento de la agregabilidad plaquetaria por la propia droga y que el vasoespasmo difuso lleva al estasis sanguineo y esto a la probabilidad de formación de trombos. A demás tb se describe que en estos pacientes pueder haber una aterosclerosis acelerada.
Por todo esto creo que podría valorarse (no como primera opción) realizar angioplastia primaria o fibrinolisis, en un paciente que ha consumido COCAINA (no he encontrado nada respecto al éxtasis o mdma) y en el que no cede el dolor con el tto y no hay cambios en el ecg.
Estimados colegas (Xabi, MA e Ilarm) me encanta recibir vuestros comentarios.
Puede ocurrir que en el futuro os enfrenteis a casos similares a los aquí descritos.
La reflexión previa os ayudará a fortalecer vuestra actitud / respuesta.
Estoy de acuerdo con vuestro planteamiento respecto a la indicación de FIBRINOLISIS en este caso. OK.
Por último comentar que la FIBRILACIÓN VENTRICULAR no tiene nada que ver con la administración de Fibrinolítico, es fruto de la isquemia. La FV primaria no es indicación de DAI. La FV secundaria, fuera del contexto de SCA inicial, es fruto de un corazón dañado con FEVI generalmente deprimida -> entonces SI.
Un afectuoso saludo.
Josu.
Hace años atendí un SCACEST por consumo de cocaína y consulté con los cardios después. Decían que la coca es muy trombogénica y que sí está indicada la fibrinolisis y, si el consumo no cesa, también la doble antiagregación aunque no se le ponga stent o el stent sea convencional y no farmacoactivo.
Mercedes M. Morentin.
Hola Mercedes, he leido que la toxicidad cardiovascular de la cocaína, anfetaminas y derivados se puede manifestar al cabo de 24 horas de su consumo y no siempre es dosis dependiente. Es decir, te tomas «una pastilla» para alegrarte la noche del sábado y el domingo estás en la UVI.
Pienso que la compañera que atendió al paciente hizo lo correcto (fibrinolisis), aunque el asunto es controvertido.
La mayoría de los SCA son secundarios a ruptura de una placa de ateroma + trombo oclusivo. Ahí no acaba la historia: existe cardiopatía isquémica por bajo gasto, por taquiarritmia (angina hemodinámica), angina vasoespástica (Prinzmetal), el síndrome X y el Takotsubo no muestran ateromatosis significativa pero sí sufrimiento del musculo cardiaco a nivel de la microcirculación con aquinesia secundaria.
Un consejo: si atendemos a un paciente intoxicado por cocaina o anfetaminas -> estan indicadas las benzodiazepinas, por ejemplo Diazepam 10 mg vía oral (para empezar).
El uso de BETABLOQUEANTES es controvertido: al permitir la estimulación alfa, pueden empeorar el vasoespasmo y la hipertensión.
Yo tambien tuve la suerte de presenciar el caso, creo que estaba de refuerzo ese día. Segun dicen los articulos que sugieres, puede ser tanto la vasoconstriccion coronaria, como el aumento de las demandas miocárdicas de oxigeno, como un mecanismo aterotrombótico las causantes del espantoso EKG que presentaba este paciente.
No cabe duda de que la opcion fibrinolisis con el protocolo en la mano está bien tomada, como tampoco cabe duda de que una ACTP primaria, si entráramos en tiempos, hubiera sido la opcion elegida por la médico que asiste el caso.
Este ejemplo, el de los infartos por tóxicos, son otro argumento en favor de nuestro intento por garantizar que los pacientes de Bidasoaldea puedan entrar en tiempos de ACTP primaria..
Ninguna Guía de actuación en el SCACEST cuestiona la superioridad de la ACTP primaria. Se indica la fibrinolisis en casos de no accesibilidad a ICP: tiempo puerta-balón > 120 minutos. La fibrinilosis pierde eficacia de forma exponencial pasadas 2 horas de isquemia. En base a esto antiguamente se promocionó la fibrinolisis extrahospitalaria pero dicha actuación no se ha consolidado.
Los casos de IAM que se exponen en este Blog son una muestra sesgada estadisticamente pero es una realidad que la mayoría de las fibrinolisis realizadas acaban en angioplastia de rescate. Y a las consideradas fibrinolisis eficaces les sigue una ACTP + Stent en el plazo de 24 horas.
En el caso que aquí se comenta la coronariografía no evidenció ateromatosis significatica y ello implica la NO realización de ACTP.
No obstante pudiera ser que a su llegada al Bidasoa el paciente tuviera un trombo en su DA que fuera lisado con TNK. Tengo mis dudas.
En cualquier caso yo hubiera optado también por la fibrinolisis, aunque la evidencia disponible al respecto no es concluyente.
Un saludo, Iván.