Preámbulo: aprovechando que en la guardia no había mucha presión, con la MIR que está rotando por urgencias, repasábamos los bloqueos intraventriculares.
Si el QRS es mayor de 3 cuadritos =120 mseg decimos que es un QRS ANCHO.
Si V1 es (+) con morfología de rsR´ lo etiquetamos de BLOQUEO de rama DERECHA;
s1 V1 es (-) con morfología QS de Bloqueo de rama IZQUIERDA.
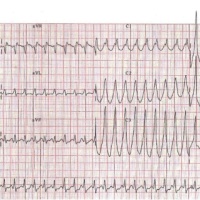
Si un bloqueo de RAMA DERECHA se asocia con EJE IZQUIERDO (QRS – en cara inferior) pensamos en BRD + HBAI (hemibloqueo anterior izquierdo),
si lo hace con un EJE DERECHO (QRS + en cara inferior) pensamos en BRD + HBPI ( hemibloqueo posterior izquierdo).
Si además el PR es mayor de 200 mseg (Bloqueo AV de 1º) hablamos de bloqueo TRIFASCICULAR. Si se añade clínica de síncopes quizá un marcapasos pueda evitarlos.
Pero el repaso de los BLOQUEOS intraventriculares (lleno de lagunas e inexactitudes) se ve interrumpido por la llegada de un paciente:
CASO 70: HIDRONEUMOTÓRAX:
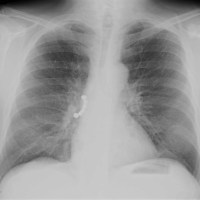
El día 09/03/12 a las 10:29 acude un varón de 82 años remitido por su médico de cabera por objetivarse en Rx de Tórax: derrame pleural y neumotórax izquierdos.
Antecedentes personales:
– HTA con cardiopatía hipertensiva (FEVI normal en Eco cardio realizado en Enero-2011).
– Fumador de 10 cig/día. Consumo enólico moderado (5 chiquitos/día).
– TTO actual: ENALAPRIL/HIDROCLOROTIAZIDA 20/12,5 mg (1-0-0); AAS 100 mg (0-1-0); OMEPRAZOL 20 mg (0-0-1).
Enfermedad actual: refiere disnea de 2 semanas de evolución sin otra sintomatología añadida: no antecedente traumático previo, no clínica de infección respiratoria, no ortopnea, no DPN , no oliguria, no nicturia, ni edemas en EEII.
Exploración general: Tª 36ºC. TA 172/82 mmHg. FC 100 lpm. SatO2 96%. Buen estado general, Eupneico en reposo, No IY. AC: rítmica sin soplos, AP: hipoventilación izquierda global. Resto anodino.
Pruebas complementarias:
* ECG: Bloqueo trifascicular (BRD+HBAI+BAV1º):
* Analítica basal sin alteraciones valorables.
* Rx Tórax (realizada en el ambulatorio): Hidroneumotórax izquierdo:
Cuestiones: ¿qué hacemos con nuestro paciente?
Parece conveniente drenar el derrame pleural así como el neumotórax, se nos plantea la duda sobre el calibre del cateter/tubo a utilizar. Se recomienda usar un tubo grueso en los hemotórax (sangre) así como en los empiemas (pus). Después de objetivar mediante toracocentesis que se trata de líquido pleural aparentemente seroso, optamos por un tubo intermedio del calibre 16. Con el paciente sedado (Midazolam + Fentanilo) +1/2 amp de Atropina, tras inserción del tubo de drenaje, se evacuan 2000 cc de líquido pleural.
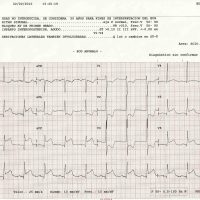
-> Rx de Tórax: persiste Neumotorax izquierdo:
Posteriormente se conecta a aspiración el Pleur-Evac. El paciente se mantiene estable. Se traslada al paciente a Cirugía Torácica. El día 10 de Marzo por la mañana el paciente se despierta con el tubo torácico fuera. Se coloca un nuevo drenaje de mayor calibre:
«ande o no ande mejor caballo grande»
*Otros casos de NEUMOTÓRAX:
* Dice el bolero de Agustín Lara: «Piensa en mí cuando sufras. Cuando llores, también piensa en mí. Cuando quieras quitarme la vida, no la quiero para nada; para nada me sirve sin ti». Disculpadme por lo melancólico del tema pero estoy de saliente de guardia.









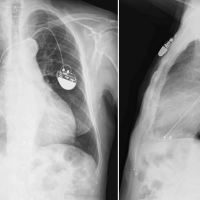
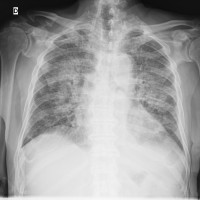
Caso 70: hidroneumotórax.
Drenar el hidroneumotórax y enviar a donosti. Al drenar el derrame, no puede empeorar el neumotórax como complicación?